Dhagxaanta
![Noocyada Dhagaxaanta - [ Types of Rocks ]](https://i.ytimg.com/vi/reE4QKFfS00/hqdefault.jpg)
Dhagaxaanta xammeetida waa kayd adag oo ku samaysma gudaha xameetida. Kuwani waxay noqon karaan kuwo yar sida badar ciid ah ama weyn sida kubbadda golf-ka loo yaqaan.
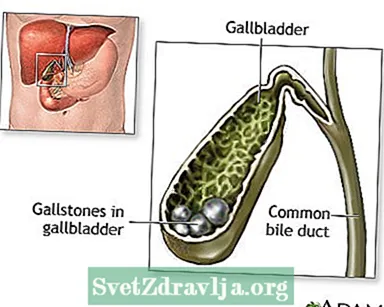
Sababta dhagaxaanta xammeeti way kala duwan tahay. Waxaa jira laba nooc oo waaweyn oo xammeetiyeed:
- Dhagxaanta laga sameeyay kolestaroolka - Kani waa nooca ugu caansan. Dhagxaanta xaydha ee kolestaroolku lama xidhiidho heerka dhiigga ee dhiigga ku jira. Xaaladaha badankood, kama muuqdaan baaritaannada CT-ga.
- Dhagaxyada laga sameeyay bilirubin - Kuwan waxaa lagu magacaabaa dhagaxyo midabbo leh. Waxay dhacaan markay unugyada dhiigga cas cas burburaan oo bilirubin aad u badani ku jirto xiidmaha.
Dhagaxaanta xamaytida waxay ku badan yihiin:
- Galmada dumarka
- Dhaladka Mareykanka iyo dadka ka soo jeeda Isbaanishka
- Dadka ka weyn da'da 40
- Dadka miisaanka culus
- Dadka leh taariikhda qoyska ee dhagaxaanta xameetida
Waxyaabaha soo socda ayaa sidoo kale kaa dhigaya inaad u badan tahay inaad ku soo baxdo dhagaxaanta xameetida:
- Dhuuxa lafta ama xubin ku-tallaal adag
- Sonkorowga
- Ku guuldareysiga xameetida inuu si sax ah u faaruqo xameetida (tani waxay u badan tahay inay dhacdo inta lagu jiro uurka)
- Beerka cirrhosis iyo infekshannada mareenka biliary (dhagaxyo midab leh)
- Xaaladaha caafimaad ee sababa unugyada dhiigga cas ee aad u tiro badan in la burburiyo
- Miisaan degdeg ah oo ka yimaada cunista cunto kaloori-aad u yar, ama qalliinka miisaanka oo yaraada ka dib
- Ku helitaanka nafaqada xididka mudo dheer (quudinta xididka)
- Qaadashada kaniiniyada ka hortagga uurka
Dad badan oo qaba dhagax xameetida ayaan lahayn wax calaamado ah. Kuwaas waxaa badanaa laga helaa inta lagu jiro raajada caadiga ah, qalliinka caloosha, ama habraac kale oo caafimaad.
Si kastaba ha noqotee, haddii dhagax weyn uu xayiro tuubo ama marin biyoodka ka nadiifiya xameetida, waxaa laga yaabaa inaad yeelato xanuun casiraad caloosha dhexda ilaa midigta sare. Tan waxaa loo yaqaan 'coli biliary colic'. Xanuunku wuu tagaa haddii dhagaxu u gudbo qaybta hore ee xiidmaha yar.
Astaamaha dhici kara waxaa ka mid ah:
- Xanuun caloosha midigta sare ama dhexe ee caloosha ugu yaraan 30 daqiiqo. Xanuunku wuxuu noqon karaa mid joogto ah ama casiraad ah. Waxay dareemi kartaa fiiqan ama caajis.
- Qandho.
- Jaale maqaarka iyo indhaha oo casaada (cagaarshow).
Calaamadaha kale waxaa ka mid noqon kara:
- Saxaro midab-dhoobo ah
- Lalabbo iyo matag
Tijaabooyinka loo adeegsado in lagu ogaado dhagaxa xameetida ama kaadiheysta kaadiheysta waxaa ka mid ah:
- Ultrasound, caloosha
- CT scan, caloosha
- Endoscopic retrograde cholangiopancreatography (ERCP)
- Baaritaanka kaadiheysta xameetida
- Ultrasound-ka Endoscopic
- Magnetic resonance cholangiopancreatography (MRCP)
- Qalliinka 'cholangiogram' ee 'pheutatic cholangiogram' (PTCA)
Bixiyaha daryeelka caafimaadkaaga ayaa laga yaabaa inuu dalbado baaritaannada dhiigga ee soo socda:
- Bilirubin
- Tijaabooyinka shaqada beerka
- Tirinta dhiigga oo dhammaystiran
- Enzyme-ka Pancreatic
Qalliinka
Waqtiga intiisa badan, qalliin looma baahna in astaamuhu bilaabaan mooyee. Si kastaba ha noqotee, dadka qorsheynaya qalliinka miisaanka luminta ayaa laga yaabaa inay u baahdaan in laga saaro dhagxaanta xameetida ka hor intaan la marin nidaamka. Guud ahaan, dadka calaamadaha leh waxay u baahan doonaan qalliin isla markaaba ama ugu dhakhsaha badan marka dhagaxa la helo.
- Farsamo la yiraahdo laparoscopic cholecystectomy ayaa badanaa la isticmaalaa. Nidaamkani wuxuu isticmaalaa jeexitaanno qalliin oo yaryar, oo u oggolaanaya soo kabasho dhaqso ah. Bukaanku wuxuu badanaa ka tagi karaa guriga cisbitaalka 1 maalmood ee qalliinka ka dib.
- Waagii hore, furan cholecystectomy (saarista xameetida) ayaa badiyaa la sameeyaa. Si kastaba ha noqotee, farsamadan ayaa aad ugu yar hadda.
Endoscopic retrograde cholangiopancreatography (ERCP) iyo hanaan loo yaqaan 'sphincterotomy' ayaa loo samayn karaa si loo helo ama loo daaweeyo dhagxaanta xameetida ee ku jirta xiidmaha caadiga ah.
DAAWOOYIN
Daawooyinka waxaa lagu siin karaa qaab kiniin ah si ay u milmaan dhagxaan xameetida. Si kastaba ha noqotee, daawooyinkani waxay qaadan karaan 2 sano ama wax ka badan inay shaqeeyaan, dhagxaanuna way soo noqon karaan ka dib marka daaweyntu dhammaato.
Marar dhif ah, kiimikooyinka ayaa loo gudbiyaa xameetida iyada oo la marsiinayo kateetarka. Kiimikada ayaa si dhakhso leh u milisa dhagxaanta kalastarolka. Daaweyntan waa adag tahay in la sameeyo, sidaa darteed badanaa lama sameeyo. Kiimikooyinka la isticmaalay waxay noqon karaan sun, dhagaxuna waa soo noqon karaa.
XULASHADA
Shock wave lithotripsy (ESWL) ee xameetida ayaa sidoo kale loo isticmaalay dadka aan qalliin sameyn karin. Daawadan looma isticmaalo sida ugu badan ee markii horeba ahayd maxaa yeelay dhagxaanta xamaytida badanaa way soo noqdaan.
Waxaa laga yaabaa inaad u baahato inaad kujirto cunto dareere ah ama aad qaado talaabooyin kale si aad xameetidaada u nasato ka dib marka lagu daweeyo. Bixiyahaaga ayaa ku siin doona tilmaamo markaad ka baxeyso isbitaalka.
Fursadda astaamaha ama dhibaatooyinka ka imanaya qalitaanka dhagaxa xallinta ayaa yar. Ku dhowaad dhammaan dadka qalliinka kaadi haysta ee kaadi haysta ma laha calaamadohoodii oo soo noqda.
Xannibaadda dhagaxa xamayntu waxay sababi kartaa barar ama infekshan ku dhaca:
- Xameetida (cholecystitis)
- Tuubo qaadaysa xameetida beerka ilaa xameetida iyo xiidmaha (cholangitis)
- Xammeetida (ganaca)
Wac adeeg bixiyahaaga haddii aad leedahay:
- Xanuun ku dhaca qaybta sare ee calooshaada
- Jaale maqaarka ama indhaha oo cad
Dadka badankood, dhagaxaanta xameetida lama hor istaagi karo. Dadka buurnida leh, iska ilaalinta miisaanka oo yaraada waxay kaa caawin kartaa ka hortagga dhagxaanta xameetida.
Cholelithiasis; Weerarka kaadi haysta; Colic Biliary; Weerar xameeti; Xisaabinta Biliary: gallstones chenodeoxycholic acids (CDCA); Ursodeoxycholic acid (UDCA, ursodiol); Endoscopic retrograde cholangiopancreatography (ERCP) - dhagaxa xaydha
- Xameetida ka saarida - laparoscopic - dheecaan
- Xameetida ka saarida - fur - dheecaan
- Xameeti - dheecaan
 Nidaamka dheefshiidka
Nidaamka dheefshiidka Cudurka kilyaha oo ay ku jiraan dhagxaan dhagaxyo leh - CT scan
Cudurka kilyaha oo ay ku jiraan dhagxaan dhagaxyo leh - CT scan Dhagaxxaw, xinjir,
Dhagaxxaw, xinjir, Cholecystolithiasis
Cholecystolithiasis Cholelithiasis
Cholelithiasis Xameeti
Xameeti Xameynta kaadiheysta - Taxanaha
Xameynta kaadiheysta - Taxanaha
Fogel EL, Sherman S. Cudurada xameetida iyo dheecaanka xiidmaha. Gudaha: Goldman L, Schafer AI, eds. Daawada Goldman-Cecil. 25aad. Philadelphia, PA: Elsevier Saunders; 2016: cutubka 155.
Jackson PG, Evans SRT. Nidaamka Biliary. Gudaha: Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, eds. Sabiston Buugga Qalitaanka. 20aad. Philadelphia, PA: Elsevier; 2017: cutubka 54.
Wang D Q-H, Afdhal NH. Cudurka xameetida. Gudaha: Feldman M, Friedman LS, Brandt LJ, eds. Sleisenger iyo Cudurka Mindhicirka iyo Beerka ee Fordtran: Pathophysiology / Diagnosis / Management. 10aad ed. Philadelphia, PA: Elsevier Saunders; 2016: cutubka 65.

